La función de la
insulina en las personas con
diabetes mellitus es regular los niveles de glucosa en la sangre, evitando el exceso en el torrente sanguíneo, lo que permite mover la glucosa hacia el interior de las células del organismo.
La
insulinización forma parte del tratamiento de la
diabetes mellitus tipo 2 y es el tratamiento más efectivo para reducir la hemoglobina glicada entre el 1,5 y el 3 % y mantener los niveles de glucosa en la sangre dentro de un rango óptimo.
La terapia con
insulina en la
diabetes mellitus es vital para reemplazar la insulina que no produce el cuerpo, como ocurre en la
diabetes mellitus tipo 1. Por su parte, en la
diabetes mellitus tipo 2 o en la gestacional, la
insulina es necesaria cuando otros medicamentos no han sido capaces de mantener los niveles de azúcar en sangre dentro del rango deseado.
Tipos de insulina
Actualmente, se dispone de cinco tipos de
insulina, cuya diferencia fundamental es la duración y el inicio de acción, lo que va a condicionar el número de administraciones diarias. Entre estas se encuentra la
ultrarrápida (lispro/aspart/glusina). Su inicio de acción tiene lugar entre los 5-15 minutos tras su administración con un pico de entre una y dos horas, con una duración de entre cuatro y seis horas. Por su parte, la
insulina rápida presenta un inicio de 30 minutos, con un pico de entre dos y cuatro horas, con una duración de seis horas.
La
intermedia se caracteriza por un inicio entre una y dos horas, con un pico máximo de entre cuatro y ocho horas, con una duración de 12 horas.
Entre las de
acción prolongada están la
glargina, detemir y degludec. Su inicio tiene lugar entre una y dos horas tras su administración, sin pico y con una duración 20-24 horas.
También están las mixtas o premezclas, rápida más NPH; aspart más NPH y lispro más NPH, con un inicio 10-15 minutos, y una duración 12 horas.
Forma de administración
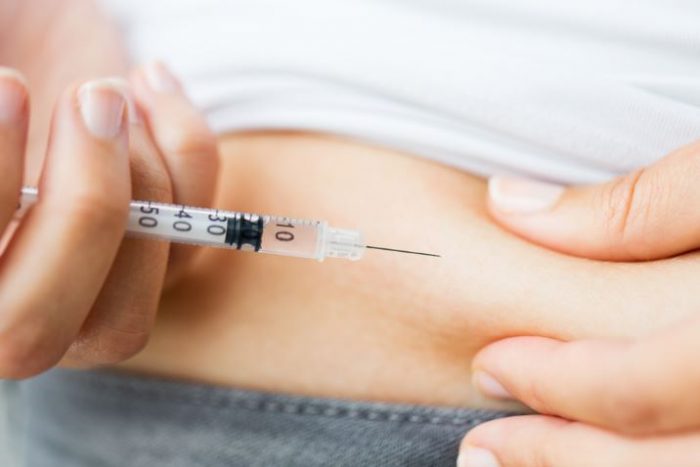
La
insulina se inyecta en la grasa subcutánea, con jeringa y aguja o con un dispositivo similar a un bolígrafo que mantiene la insulina con una aguja conectada.
Por su parte, la
bomba de insulina inyecta dosis pequeñas y constantes de
insulina a través de un tubo delgado que se inserta debajo de la piel. Estas dosis se administran repetidamente a lo largo del día.
Los pacientes con
diabetes mellitus tipo 2 necesitan iniciar la
insulina si aparece pérdida de peso, cetonuria intensa o síntomas cardinales de
diabetes, especialmente con HbA1c >9 % o cuando la HbA1c objetivo no se logra con la metformina o un régimen de dos fármacos.
Primera opción
La
insulinoterapia administrada en monoterapia o en asociación es la primera opción en el paciente con
diabetes mellitus tipo 2 recién diagnosticado muy sintomático (polidipsia, poliuria, marcada pérdida de peso y/o cetonuria), con HbA1c >10 % y glucemia basal > 300mg/dl. Puede ser necesaria la
insulinización transitoria ante determinadas situaciones intercurrentes, como puede ser el infarto, cirugía mayor, tratamiento con corticoides...
Es importante recordar que la
insulinización debe iniciarse cuando con la
modificación de estilos de vida y tres antidiabéticos orales en asociación, durante al menos dos o tres meses y en ausencia de obesidad, no se consigue un correcto control glucémico.
También se emplea cuando existe una contraindicación para el uso de fármacos orales, y en el embarazo y diabetes gestacional que no se controla con dieta y ejercicio.
Opciones
Entre las opciones de
insulinización en
diabetes mellitus tipo 2 está continuar con la misma dosis de metformina, iDPP4, arGLP1, iSGLT2, valorar suspender o reducir dosis de sulfonilureas, glinidas y pioglitazonas.
Por su parte, la
insulina basal o detemir se puede emplear antes de acostarse, mientras que la
glargina o degludec a cualquier hora. En algunos pacientes para conseguir un óptimo control se precisa utilizar
insulina rápida entre las comidas y también se pueden utilizar mezclas fijas de insulina rápida o ultrarrápida con insulina intermedia.
Para la elaboración de este artículo se ha contado con la colaboración de los doctores especialistas en Medicina de Familia Mohamad Badarna Suleiman, Salvador Comes Palomero y Mª Lidón Ramos Ramos, del Centro de Illes Columbretes, y Raquel Junquera Fernández, Rosa Mª Andrés Ruiz, Ana Isabel Arrizabalaga Ramos y Martha Adalida Chavez Ávila, del Centro de Salud Pintor Oliva.