'Más de un tercio de los pacientes con hemopatías malignas que se contagiaban por coronavirus fallecieron en la pandemia; el impacto sobre ellos fue tremendo”, reconoció el doctor Julio García Suárez, jefe de Servicio de Hematología y Hemoterapia del Hospital Príncipe de Asturias (Alcalá de Henares, en Madrid).
“Son los datos de la primera ola de la COVID-19 cuando solo se diagnosticaban si llegaban a la UCI”. “Si hubiéramos sido capaces de diagnosticar a los pacientes leves o los que se quedaban en casa o les hubiéramos muestreado, la mortalidad se hubiera reducido”, recalcó.
A juicio de este especialista, “es urgente mejorar la estrategia actual de vacunación COVID en pacientes hematológicos no respondedores. Debemos entrar en la vacunación COVID personalizada”.
Para este especialista, es preciso avanzar en la comprensión de la respuesta inmune natural e inducida por las vacunas COVID-19 en población general y en pacientes con NH, algo que es clave para el desarrollo de vacunas más eficaces”.
[caption id='attachment_236997' align='alignright' width='477'] El doctor García Suárez, hematólogo del Príncipe de Asturias (Alcalá).[/caption]
El doctor García Suárez, hematólogo del Príncipe de Asturias (Alcalá).[/caption]
 José Luis Piñana del Hospital Universitario de Valencia.[/caption]
“La COVID-19 ha sido una complicación grave en nuestros pacientes; aunque, a su vez, hemos observado que las infecciones y las complicaciones derivadas de otros virus respiratorios de la comunidad se han reducido de manera drástica”.
En el contexto del trasplante de progenitores hematopoyéticos, añade Piñana, “se ha cambiado la infusión en fresco de los progenitores hematopoyéticos por la criopreservación sistemática, en los donantes no emparentados”, explicó.
José Luis Piñana del Hospital Universitario de Valencia.[/caption]
“La COVID-19 ha sido una complicación grave en nuestros pacientes; aunque, a su vez, hemos observado que las infecciones y las complicaciones derivadas de otros virus respiratorios de la comunidad se han reducido de manera drástica”.
En el contexto del trasplante de progenitores hematopoyéticos, añade Piñana, “se ha cambiado la infusión en fresco de los progenitores hematopoyéticos por la criopreservación sistemática, en los donantes no emparentados”, explicó.
 Ramón Lecumberri, de la Clínica de Navarra.[/caption]
Este especialista de la Clínica Universitaria de Navarra se refirió a las dos vacunas diferentes y con una misma reacción adversa: la aparición de trombos coincidentes con un descenso del nivel de plaquetas. Se trató de un efecto secundario muy infrecuente sufrido por algunas personas inmunizadas con los sueros de AstraZeneca y Janssen que obligó, aunque los casos fueron muy reducidos, a muchos países a replantear sus planes de inoculación de los fármacos contra la COVID-19.
Ramón Lecumberri, de la Clínica de Navarra.[/caption]
Este especialista de la Clínica Universitaria de Navarra se refirió a las dos vacunas diferentes y con una misma reacción adversa: la aparición de trombos coincidentes con un descenso del nivel de plaquetas. Se trató de un efecto secundario muy infrecuente sufrido por algunas personas inmunizadas con los sueros de AstraZeneca y Janssen que obligó, aunque los casos fueron muy reducidos, a muchos países a replantear sus planes de inoculación de los fármacos contra la COVID-19.
 Rafael de la Cámara, de La Princesa y Antonio Páramo, de la Clínica Universitaria de Pamplona.[/caption]
Habló también sobre los tratamientos como la heparina y los anticoagulantes orales para los pacientes hematológicos y su idoneidad según las características de cada paciente.
Según el doctor Lecumberri, serán los distintos ensayos clínicos en marcha la herramienta que utilizarán los especialistas para tratar a los pacientes hematológicos, bien hospitalizados, tanto graves como leves, o con tratamiento ambulatorio, los que les ofrecerán la información precisa para tratar de forma personalizada a estos pacientes.
Por otro lado, el doctor Lecumberri quiso destacar que 'Pamplona se ha volcado en la organización de nuestro congreso'. “En esta ocasión, hemos tenido en cuenta medidas accesorias, como el uso de la mascarilla o los límites de aforo, pero todas las actividades previstas van a salir adelante”.
Rafael de la Cámara, de La Princesa y Antonio Páramo, de la Clínica Universitaria de Pamplona.[/caption]
Habló también sobre los tratamientos como la heparina y los anticoagulantes orales para los pacientes hematológicos y su idoneidad según las características de cada paciente.
Según el doctor Lecumberri, serán los distintos ensayos clínicos en marcha la herramienta que utilizarán los especialistas para tratar a los pacientes hematológicos, bien hospitalizados, tanto graves como leves, o con tratamiento ambulatorio, los que les ofrecerán la información precisa para tratar de forma personalizada a estos pacientes.
Por otro lado, el doctor Lecumberri quiso destacar que 'Pamplona se ha volcado en la organización de nuestro congreso'. “En esta ocasión, hemos tenido en cuenta medidas accesorias, como el uso de la mascarilla o los límites de aforo, pero todas las actividades previstas van a salir adelante”.
 El doctor García Suárez, hematólogo del Príncipe de Asturias (Alcalá).[/caption]
El doctor García Suárez, hematólogo del Príncipe de Asturias (Alcalá).[/caption]
Respuesta inmune
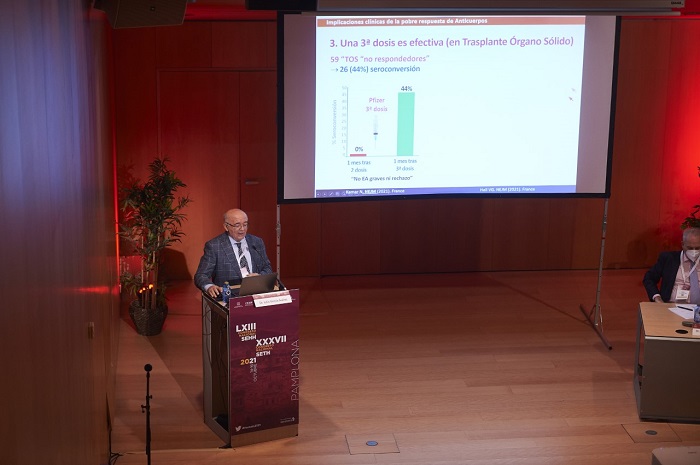
“También es especialmente relevante delimitar los factores de riesgo asociados a la respuesta inmune inadecuada a las vacunas COVID-19, así como los mecanismos subyacentes. De esta forma, podremos optimizar la estrategia de vacunación y mejorar la protección frente a la COVID-19'. El doctor García Suárez adelantó que la SEHH recomienda una tercera dosis en receptores TPH previamente vacunados que no hayan presentado seroconversión. Sin embargo, otros grupos no recomiendan realizar pruebas serológicas previas a administrar la tercera dosis en este momento, ya que los test serológicos “no están estandarizados, no se conoce el umbral clínico de protección y los anticuerpos son solo una parte de la respuesta inmune. Probablemente es mas importante la respuesta de células T”. Para García Suárez, los pacientes con NH y alto riesgo de fallo de inmunización son los que pueden beneficiarse de intervenciones como una dosis de refuerzo de vacunas. Pero, incluso con una tercera dosis de la vacuna, una cantidad significativa de estos pacientes tendrán una respuesta de anticuerpos subóptima.Aumento de trasplantes
En el simposio, que estuvo coordinado por Rafael de la Cámara Llanza, del Hospital la Princesa de Madrid, y José Antonio Páramo Fernández de la Clínica Universitaria de Navarra, se hizo una revisión de lo que ha supuesto esta pandemia para los pacientes hematológicos y para los hematólogos. “Es muy probable que notemos un incremento importante de la actividad de trasplante alógeno en 2021”, afirmó el doctor José Luis Piñana, del Hospital Clínico Universitario de Valencia. [caption id='attachment_236998' align='alignright' width='396'] José Luis Piñana del Hospital Universitario de Valencia.[/caption]
“La COVID-19 ha sido una complicación grave en nuestros pacientes; aunque, a su vez, hemos observado que las infecciones y las complicaciones derivadas de otros virus respiratorios de la comunidad se han reducido de manera drástica”.
En el contexto del trasplante de progenitores hematopoyéticos, añade Piñana, “se ha cambiado la infusión en fresco de los progenitores hematopoyéticos por la criopreservación sistemática, en los donantes no emparentados”, explicó.
José Luis Piñana del Hospital Universitario de Valencia.[/caption]
“La COVID-19 ha sido una complicación grave en nuestros pacientes; aunque, a su vez, hemos observado que las infecciones y las complicaciones derivadas de otros virus respiratorios de la comunidad se han reducido de manera drástica”.
En el contexto del trasplante de progenitores hematopoyéticos, añade Piñana, “se ha cambiado la infusión en fresco de los progenitores hematopoyéticos por la criopreservación sistemática, en los donantes no emparentados”, explicó.
Incertidumbres
Afirmó con convencimiento que “es muy probable que notemos un incremento importante en la actividad de trasplante alogénico en 2021 como consecuencia de la buena evolución del SARS-CoV2 y/o por estar un poco más tranquilos al disponer de mucha más información sobre la COVID-19, una mejor organización y la implementación de medidas preventivas en comparación con el 2020”. A juicio de Piñana, “la falta de ensayos clínicos de vacunas frente a la COVID-19 en el paciente hematológico supone una importante limitación para decidir a quién, cuándo, dónde y cuáles son los riesgos asumibles de cara a administrar la vacuna del SARS-COV-2”. Aunque los datos obtenidos de los ensayos clínicos en la población general no siempre son extrapolables al paciente hematológico, hay datos que respaldan la eficacia y seguridad a corto plazo de estas vacunas. A pesar de ello, recalcó el experto, “se han descrito alteraciones hematológicas tras la vacunación, tales como trombopenia y trombosis, y todavía desconocemos qué variables se debieran considerar como factores de riesgo para el desarrollo de estos eventos adversos”.Complicaciones trombóticas
El doctor Ramón Lecumberri, presidente del Comité Organizador del evento de Pamplona (por parte de la SETH), además de mostrarse satisfecho por el cumplimiento del programa previsto, se refirió en su intervención a las complicaciones trombóticas en pacientes con COVID-19. [caption id='attachment_237002' align='alignright' width='343'] Ramón Lecumberri, de la Clínica de Navarra.[/caption]
Este especialista de la Clínica Universitaria de Navarra se refirió a las dos vacunas diferentes y con una misma reacción adversa: la aparición de trombos coincidentes con un descenso del nivel de plaquetas. Se trató de un efecto secundario muy infrecuente sufrido por algunas personas inmunizadas con los sueros de AstraZeneca y Janssen que obligó, aunque los casos fueron muy reducidos, a muchos países a replantear sus planes de inoculación de los fármacos contra la COVID-19.
Ramón Lecumberri, de la Clínica de Navarra.[/caption]
Este especialista de la Clínica Universitaria de Navarra se refirió a las dos vacunas diferentes y con una misma reacción adversa: la aparición de trombos coincidentes con un descenso del nivel de plaquetas. Se trató de un efecto secundario muy infrecuente sufrido por algunas personas inmunizadas con los sueros de AstraZeneca y Janssen que obligó, aunque los casos fueron muy reducidos, a muchos países a replantear sus planes de inoculación de los fármacos contra la COVID-19.
Ensayos clínicos multicéntricos
Algunas personas, tras haber recibido la vacuna de Astrazeneca y luego Janssen, desarrollan un cuadro autoinmune en el que unos anticuerpos se unen a una proteína de la membrana de las plaquetas e inducen la agregación de estas últimas. Así, se empiezan a juntar unas con otras y se genera el caldo de cultivo idóneo para que se active la cascada de la coagulación, con la consiguiente posibilidad de que se formen trombos. En los pacientes que requieren hospitalización por COVID, alrededor del 10% sufren una trombosis. [caption id='attachment_236999' align='alignright' width='431'] Rafael de la Cámara, de La Princesa y Antonio Páramo, de la Clínica Universitaria de Pamplona.[/caption]
Habló también sobre los tratamientos como la heparina y los anticoagulantes orales para los pacientes hematológicos y su idoneidad según las características de cada paciente.
Según el doctor Lecumberri, serán los distintos ensayos clínicos en marcha la herramienta que utilizarán los especialistas para tratar a los pacientes hematológicos, bien hospitalizados, tanto graves como leves, o con tratamiento ambulatorio, los que les ofrecerán la información precisa para tratar de forma personalizada a estos pacientes.
Por otro lado, el doctor Lecumberri quiso destacar que 'Pamplona se ha volcado en la organización de nuestro congreso'. “En esta ocasión, hemos tenido en cuenta medidas accesorias, como el uso de la mascarilla o los límites de aforo, pero todas las actividades previstas van a salir adelante”.
Rafael de la Cámara, de La Princesa y Antonio Páramo, de la Clínica Universitaria de Pamplona.[/caption]
Habló también sobre los tratamientos como la heparina y los anticoagulantes orales para los pacientes hematológicos y su idoneidad según las características de cada paciente.
Según el doctor Lecumberri, serán los distintos ensayos clínicos en marcha la herramienta que utilizarán los especialistas para tratar a los pacientes hematológicos, bien hospitalizados, tanto graves como leves, o con tratamiento ambulatorio, los que les ofrecerán la información precisa para tratar de forma personalizada a estos pacientes.
Por otro lado, el doctor Lecumberri quiso destacar que 'Pamplona se ha volcado en la organización de nuestro congreso'. “En esta ocasión, hemos tenido en cuenta medidas accesorias, como el uso de la mascarilla o los límites de aforo, pero todas las actividades previstas van a salir adelante”.